健康好孕,向瘢痕妊娠说NO!

▎本期科普作者:妇科 副主任医师 孙桂霞

大家好
这里是『医生说』
随着生育政策的放开
二胎、多胎的育龄女性剖宫产率的增加
剖宫产瘢痕妊娠的发病也呈上升的趋势
如果瘢痕妊娠继续妊娠至中晚期
那么发展成胎盘植入凶险性前置胎盘
子宫破裂大出血的风险会大大增加
严重威胁女性的生殖健康甚至生命
怀个孕这么麻烦吗?
什么是瘢痕妊娠?
对于有剖宫产史的女性而言应该注意哪些呢?

*图片来源于百度医典
瘢痕妊娠又称疤痕妊娠、子宫瘢痕部位妊娠,是指既往有剖宫产、刮宫术、肌瘤剂出术及宫腔镜手术宫手术史,此次受精卵着床于先前的子宫手术瘢痕处,其中,以剖宫产瘢痕部位妊娠(CSP)最为常见。患者多表现为停经后阴道流血。

根据超声检查显示的着床于子宫前壁瘢痕处的妊娠囊的生长方向以及子宫前壁妊娠囊与膀胱间子宫肌层的厚度,瘢痕妊娠可分为I型、Ⅱ型和Ⅲ型。
I型:妊娠囊部分着床于子宫瘢痕处,部分或大部分位于宫腔内;此类瘢痕妊娠胎儿可在宫内存活,甚至足月分娩。
Ⅱ型:妊娠囊的位置和形态同I型;妊娠囊和膀胱间子宫肌层厚度≤3mm;
Ⅲ型:妊娠囊完全着床于子宫瘢痕处肌层并向膀胱方向外凸;宫腔及子宫颈管内空虚;妊娠囊与膀胱间子宫肌层明显变薄、甚至缺失。
以下因素可能增加瘢痕妊娠的发病风险↓↓
全身状态:剖宫产后存在贫血、低蛋白血症或者围手术期(包括术前、术中和术后)使用大剂量激素等可导致子宫切口愈合不良,再次妊娠时可能导致瘢痕妊娠的发生。
其他:接受体外受精、既往诊断性刮宫、人工剥离胎盘等,也可增加瘢痕妊娠的发病风险。
子宫切口瘢痕没有破裂时,症状常不明显。表现为此次起病有停经史,出现阴道少量流血,部分患者可有轻微下腹痛。

随着妊娠的进展,患者可发生子宫破裂,出现突发的剧烈腹痛、阴道大出血、晕厥或有血压下降、心跳增快等休克症状。
凶险性前置胎盘:有剖宫产史或子宫肌瘤剔除史,再次妊娠时胎盘为前置胎盘,并覆盖原手术瘢痕部位,即为凶险性前置胎盘,易发生胎盘植入。
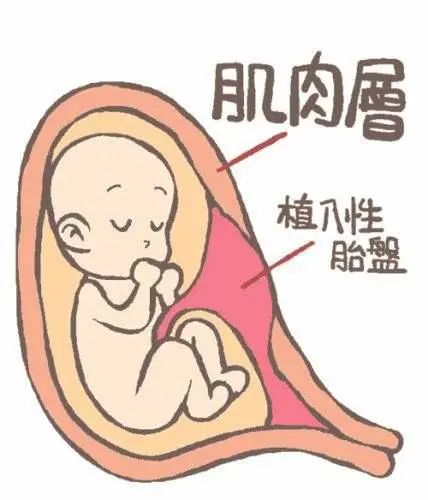
子宫破裂:子宫术后有瘢痕者再次妊娠时,由于瘢痕处缺乏肌纤维、且可能愈合不良,随着胚胎和胎儿的生长可使原瘢痕处出现部分或者完全破裂,危及母儿生命。

1.清宫术:超声监视下或者腹腔镜监视下清宫手术:损伤小,术后恢复快,但是子宫瘢痕处的缺损仍然存在。
2.宫腔镜下妊娠物清除术:此手术对施术者的要求较高,术中如联合超声监视,可降低手术并发症的风险。但是宫腔镜下妊娠物清除术无法修复薄弱的子宫瘢痕处肌层。
3.子宫局部病灶切除及子宫瘢痕修补术:适用于病灶较大,子宫肌层薄,超声提示血供丰富,有再生育要求并希望同时修补子宫缺损的患者。
手术途径:可以通过开腹、腹腔镜途径。在保留子宫的同时,去除了妊娠病灶、修补了子宫缺损、减少了瘢痕部位再次妊娠的风险。
4.子宫切除术:包括全子宫切除或次全子宫切除术,适用于没有生育要求、局部病灶切除困难、药物治疗无效、难以控制的阴道出血。是挽救患者生命而采取的紧急措施。

瘢痕妊娠辅助治疗措施
子宫动脉栓塞术(UAE):是用于辅助治疗的重要手段,瘢痕妊娠在行终止妊娠的手术时或自然流产时发生大出血,可行UAE以紧急止血。Ⅱ型和Ⅲ型或包块型血液供应丰富者,手术前行UAE,可以减少清宫手术或妊娠物清除手术中的出血风险。
由于瘢痕妊娠可造成子宫破裂、致命性大出血,甚至死亡等严重后果,故预防尤为重要。
对于无生育要求的妇女:可遵医嘱采用长期且有效的避孕方法,如口服避孕药、宫内放置节育器、皮下埋植剂、阴道避孕环、输卵管结扎术等。
对于有生育要求的妇女:控制剖宫产,初次妊娠有阴道分娩条件者尽量阴道分娩,减少初次剖宫产。平时要采取有效的避孕措施,减少意外妊娠的机会,尽量减少人流等宫腔操作。子宫手术后做好保健措施,注意卫生,防止切口感染。
有剖宫产史的妇女建议12~24个月后再妊娠:再次妊娠时,应引起高度重视,及早进行超声检查,力争早期诊断,正确治疗,把风险降到最低。

在此提醒广大女性朋友
如果您有过剖宫产手术史
当再次怀孕的时候
一定不能大意
建议到有诊治经验的上级医院做孕期的系统检查和评估
给出个体化指导
祝愿每一位女性朋友都能健康好孕
医学科普 仅供参考

责编:吴行 编辑:杨昕昕 校对:陈聪 朱桓均
声明:河南大学淮河医院官方微信刊载此文、使用相关图片视频等素材,是出于扩散传播更多信息之目的。若有来源标注错误、不明确或侵犯了您的合法权益,请及时与我们联系,我们将及时更正、删除或依法处理。




