世界青光眼周丨这个“沉默的视力杀手”,为啥如此可怕?


▎本期科普作者 眼科 主治医师 梁圆圆

这里是『医生说』
3月10日至3月16日是第17个世界青光眼周
今年青光眼周的主题是
“共管慢病青光眼,留得光明恒久远”
青光眼的发病具有隐匿性
早期难以察觉
也被称为“视力的小偷”
常常在不知不觉中“偷走”人们的视力
今天就来为大家科普这个“沉默的视力杀手”


青光眼常见于中老年人,尤其40岁以上女性。青光眼致病因素复杂,类型较多。根据病因、前房角状态、发病时间及临床特点等可以分为原发性青光眼、继发性青光眼、先天性青光眼及混合性青光眼。其中最为常见的类型一种是原发性急性闭角型青光眼,一种是原发性慢性开角型青光眼。

原发性急性闭角型青光眼发病时间短,常伴有眼痛、头痛、恶心、呕吐、视力下降。原发性慢性开角型青光眼,发病隐匿,早期可无明显症状,仅有轻微眼胀、一过性视物模糊,尤其过度用眼后,因此该病发现时,多已存在明显的视神经损害。
除了上述常见的青光眼外,还有原发性婴幼儿型青光眼、青少年型青光眼,尤其青少年型青光眼,发病年龄在3-30岁之间,起病较隐匿,多双眼发病,一般无自觉症状,当发现视力不矫正时,已出现严重的视神经损害。
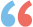

①有青光眼家族史:直系亲属有青光眼的,其发病率是正常人群的8倍。
②长期使用激素:容易形成激素性青光眼。
③高度近视:青光眼患病率达到7%。
④心血管疾病:比普通人增加3倍的风险。
⑤压力大,易焦虑,生活无规律,情绪波动大等:精神因素是常见的青光眼诱发因素。
⑥高度远视:因眼轴短、解剖结构拥挤,易合并房角狭窄,形成闭角型青光眼。
⑦高眼压症:眼压增加1mmHg,风险增加16%。
⑧糖尿病、高血压或缺血性疾病:因合并眼底病变,未及时治疗,可形成难治性青光眼。

1)过度用眼
2)天气温差大,老年人在冬天容易诱发青光眼
3)局部或全身药物:如阿托品、654-2等
4)长时间暗室工作或生活:因瞳孔散大,容易诱发闭角型青光眼
5)一次性大量猛喝水


青光眼可以通过药物、激光、手术等方法把眼压降到一个安全的水平,从而控制病情进展。有些患者认为只要手术,就可以一劳永逸,这是一大误区。青光眼是需要终身治疗的疾病,需要定期随访复查。

早发现、早治疗,避免视神经不可逆损伤。调整心情、睡眠,积极配合治疗,完全可以恢复日常生活。
医学科普 仅供参考

责编:吴行 编辑:朱萌萌 白卓蕊
校对:陈聪 朱桓均 孙瑜杰
声明:河南大学淮河医院官方微信刊载此文、使用相关图片视频等素材,是出于扩散传播更多信息之目的。若有来源标注错误、不明确或侵犯了您的合法权益,请及时与我们联系,我们将及时更正、删除或依法处理。






